Erfahren Sie, wie moderne Gangrehabilitation durch gerätegestützte Verfahren, intensive Therapie und innovative Forschung eine neue Ära in der neurologischen Rehabilitation einleitet. Einblicke in aktuelle Methoden, Forschungsergebnisse und zukünftige Ansätze.

Gangrehabilitation. Hier deuten neueste Forschungsergebnisse verstärkt darauf hin, dass eine flächendeckende Implementierung gerätegestützter Verfahren bis in den ambulanten Nachsorgesektor unumgänglich ist. Der Paradigmenwechsel in der Neurologie ist noch nicht abgeschlossen – wir stecken mitten drin!
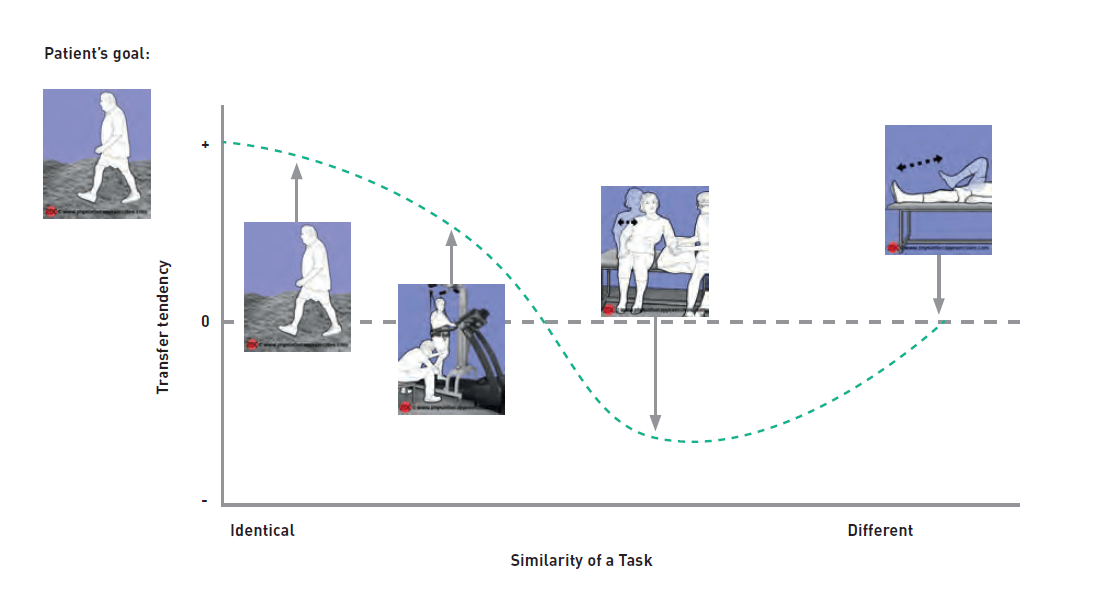
Traditionelle krankengymnastische Schulen wie Bobath, Propriozeptive Neuromuskuläre Fazilitation oder Vojta unterscheiden sich in ihrer Effektivität nachweislich kaum voneinander. Anhänger dieser Schulen gehen von einem Transfer einer erlernten motorischen Aufgabe auf die nächste aus. Postuliert wird eine monokausale Kette, der entsprechend das Bobath-Konzept beispielsweise das Sitzen und Stehen als wesentliche Voraussetzung für das Gehen ansieht.
Vor dem Hintergrund heutiger Erkenntnisse zum motorischen Lernen und der Funktionserholung bei zentralmotorischen Bewegungsstörungen sind diese Ansichten jedoch kaum noch haltbar. Aller Kritik zum Trotze genießen die alt hergebrachten Verfahren jedoch heute Ansehen und bestimmen mitunter die Behandlungsroutinen, obwohl sie der zunehmenden Forderung nach Evidenzbasierung kaum noch standhalten.
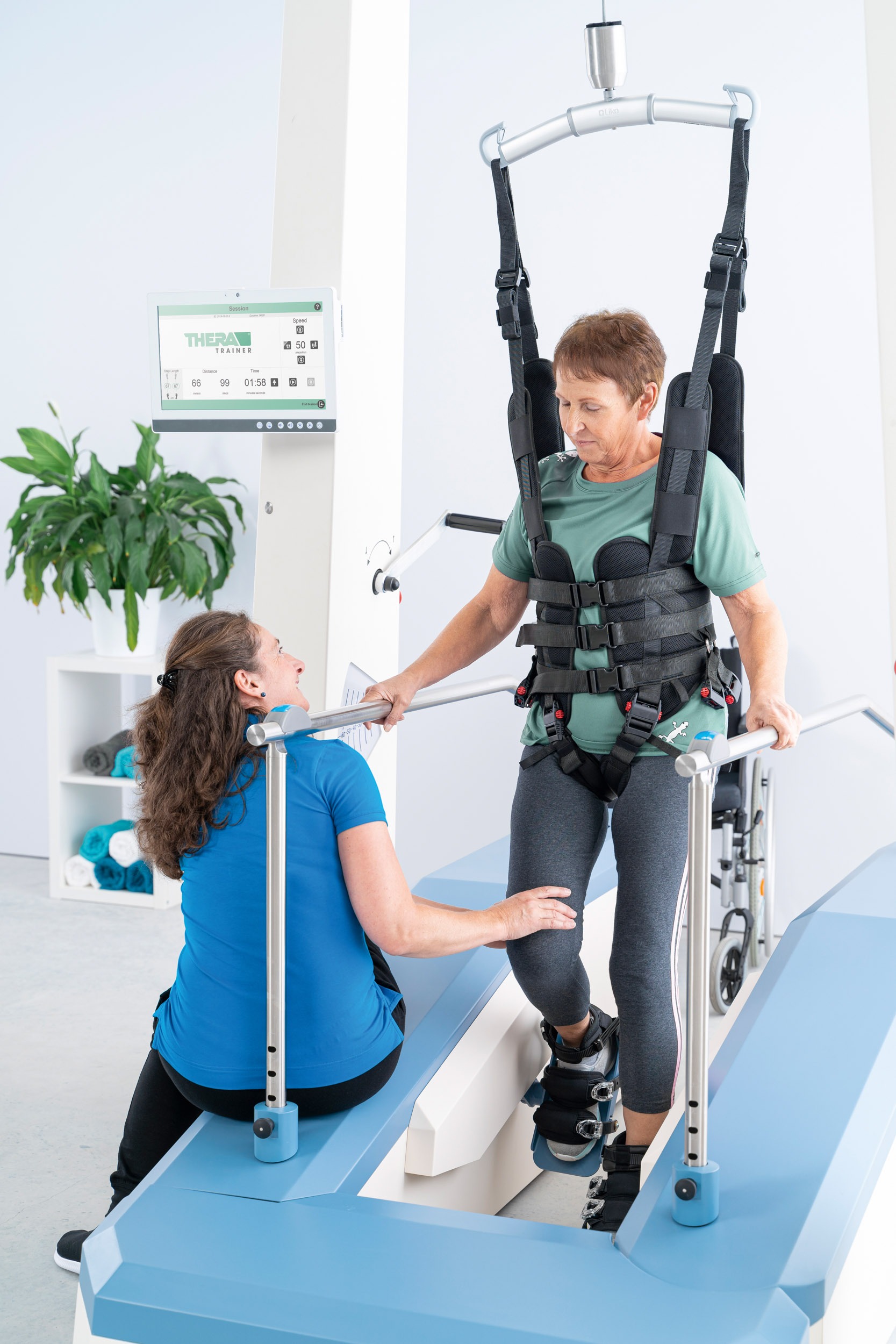
Erfreulicherweise hat sich die Stand- und Gangrehabilitation in den letzten Jahrzehnten einem Wandel unterzogen. Gegenüber den streng formalisierten Therapiekonzepten hat sich zunehmend ein aufgabenspezifisch repetitiver Ansatz durchgesetzt, bei dem die motorische Aufgabe, die erlernt werden soll, durch das maximal wiederholte Ausführen ebendieser geübt wird. Die moderne Lokomotionstherapie umfasst das repetitive Üben des Gehens sogar unter Einsatz moderner Gangmaschinen und Laufbänder mit Gurtsicherung. Wo einst noch Tonusminderung und das Üben von gangvorbereitenden Fertigkeiten im Sitz im Vordergrund standen, wird das Stehen und Gehen an sich nun schon frühestmöglich in der Funktion geübt.
Entsprechend der Einschränkung des Patienten können drei wesentliche Übergangsphasen mit unterschiedlichen Zielsetzungen im zeitlichen Ablauf der Rehabilitation unterschieden werden:
1. Mobilisation des Patienten aus dem Bett
2. Wiederherstellung der Gehfähigkeit
3. Verbesserung der Ausdauer (Gehstrecke), Gehgeschwindigkeit und Gangsicherheit
Da sich bei sehr früh mobilisierten Schlaganfallpatienten eine signifikant bessere Funktionserholung zeigt, sollte im Regelfall den grob gefassten Forderungen „Wake up and move“, „Out of bed“ und „Learn walking by walking“ gefolgt werden. Bei kreislaufinstabilen Patienten ist in der Frühphase der Rehabilitation natürlich Fingerspitzengefühl gefragt. Ausnahmen sollten jedoch nicht zur Regel werden. Dies führt aufgrund des nachweislich intensiven Drangs nach Individualisierung der Therapie durch den Therapeuten erfahrungsgemäß zum Scheitern aller guten Vorsätze.
Wird das Gehen durch Gehen geübt, scheint zunächst unabhängig von der Technik die Anzahl der Schritte pro Trainingseinheit wesentlich für den Behandlungserfolg zu sein. Die damit verbundene körperliche Anstrengung bei Anwendung manueller Verfahren ist für Therapeuten allerdings kaum tolerabel. Nicht gehfähige Patienten sollten nach aktuellen Leitlinienempfehlungen 800 - 1000 Schritte pro Tag erreichen. Daher empfiehlt es sich im Grunde immer, einen Gangtrainer einzusetzen, um die geforderte Therapieintensität zu erreichen. Der Gangtrainer, durch den der gurtgesicherte Patient das Gehen repetitiv üben kann, ersetzt den Therapeuten dabei nicht. Der Einsatz eines Gangtrainers als supportive Basis ist effektiver, sodass dadurch nach aktueller Studienlage jede vierte bis siebte Gehunfähigkeit vermieden werden kann.
Die Wahrscheinlichkeit, nach einem Schlaganfall wieder unabhängig gehen zu können, ist für Patienten und ihre Angehörigen von großer Bedeutung. Denn die Fähigkeit sich selbstständig fortzubewegen bestimmt maßgeblich den Grad der Unabhängigkeit im Alltag nach der Rehabilitation und damit einhergehend die nötigen Schritte der Krankenhausentlassungsplanung.
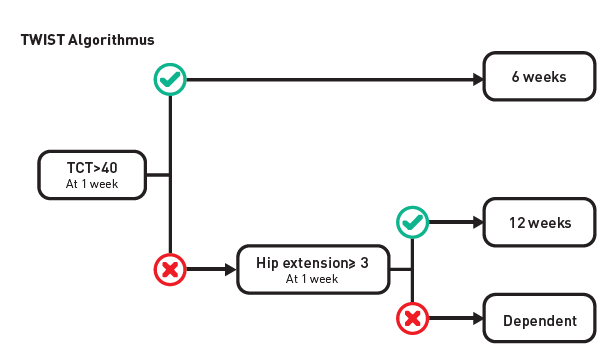
Bereits in der ersten Woche nach einem Schlaganfall kann mithilfe des sogenannten TWIST-Algorithmus bereits eine recht genaue Vorhersage getroffen werden, ob und wie gut Schlaganfallpatienten nach sechs bis zwölf Wochen Rehabilitation wieder gehen können. Für die Erhebung sind nur zwei simple motorische Tests erforderlich, die vom Therapeuten direkt am Patientenbett durchgeführt werden können.
Zudem berichten Mahendran und Kollegen in ihrer 2019er-Publikation, dass bei Schlaganfallpatienten insbesondere die Ausdauerfähigkeit zum Entlasszeitpunkt aus dem Krankenhaus als Prädiktor für das Aktivitätsverhalten in den ersten 6 Monaten angesehen werden kann (s. Artikel S. 56 in dieser Ausgabe).
Nach bisheriger Auffassung von Experten eignet sich das Laufbandtraining insbesondere für bereits gehfähige Patienten zur Verbesserung von Gehstrecke und Gehgeschwindigkeit und das elektromechanisch-assistierte Gehtraining vor allem für nicht gehfähige Patienten zur Wiederherstellung der Gehfähigkeit.
Die deutsche Arbeitsgruppe um Jan Mehrholz und Marcus Pohl schärft in ihrer Ende 2018 publizierten systematischen Übersichtsarbeit mit Netzwerk-Metaanalyse das Bild und bringt einige neue Erkenntnisse hervor. In die Auswertung wurden 95 randomisierte kontrollierte Studien mit insgesamt 4458 Patienten nach Schlaganfall eingeschlossen. Mehrholz und Kollegen geben an: „Das Besondere an dieser Netzwerk-Metaanalyse ist, dass erstmals konkurrierende Ansätze zur Verbesserung des Gehens nach einem Schlaganfall gemeinsam ausgewertet und statistisch direkt miteinander vergleichbar gemacht wurden, sodass sie nach ihren Effekten differenziert beurteilt werden konnten.“ Damit kann die Arbeit als Ergänzung zu den bisherigen Cochrane Reviews und Metaanalysen betrachtet werden.In ihrem Ergebnisteil kommen die Forscher zu dem Schluss, dass im Vergleich zu einer konventionellen Gangtherapie insbesondere das Endeffektor-assistierte Gehtraining signifikant und klinisch bedeutsam die Gehgeschwindigkeit und die Gangausdauer nach einem Schlaganfall verbessert. Hingegen erreicht die Laufbandtherapie mit Teilkörpergewichtsentlastung im Vergleich zu einer konventionellen Therapie signifikante und klinisch bedeutsame Verbesserungen im Bereich der Gangausdauer.
Zudem deuten die Analysen, ebenso wie frühere Publikationen dieser und anderer Arbeitsgruppen, erneut auf den Vorteil des Gehtrainings mit Endeffektorgeräten im Vergleich zu Exoskelettsystemen hin. Allerdings gibt es nach wie vor keine kontrollierten Studien, die die unterschiedlichen gerätespezifischen Ansätze direkt miteinander vergleichen.
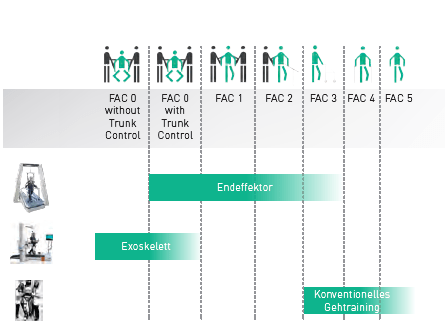
Für die Praxis bedeuten die Ergebnisse, dass die elektromechanisch-assistierte Gangtherapie aufgrund ihrer nachweisbaren Vorteile gegenwärtig die wahrscheinlich beste Therapieoption darstellen, um die unterschiedlichen Dimensionen des Gehens zu verbessern.
Nach Auffassung von Mehrholz und Kollegen haben die Forschungsergebnisse bedeutsame Auswirkungen auf die neurologische Rehabilitation. Gefordert wird eine flächendeckende Implementierung gerätegestützter Therapieverfahren in der neurologischen Gangrehabilitation. Diese Forderungen haben insbesondere große Auswirkung auf den ambulanten Sektor und dessen Finanzierung. Ein Umdenken ist unumgänglich: weg von traditioneller Krankengymnastik auf neurophysiologischer Basis hin zu den modernen Verfahren gerätegestützter Gangrehabilitation.
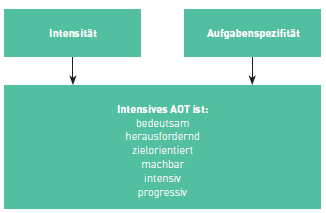
Neben der Aufgabenorientierung wird nach heutigen therapiewissenschaftlichen Erkenntnissen von einer so genannten Dosis-Wirkungs-Beziehung in der neurologischen Rehabilitation ausgegangen. Sie beschreibt den Zusammenhang von Übungsfrequenz, -dauer und -intensität auf das Behandlungsergebnis. Das Motto lautet hier „More is better…“. Bringt man diese Aussage mit der Forderung nach Aufgabenspezifität in Einklang, so kann postuliert werden: „…and a specific more is even best!“.
Zur Bestimmung der Gehfähigkeit eignen sich insbesondere die Functional Ambulation Categories (FAC), mit deren Hilfe Therapeuten im klinischen Alltag eine schnelle und intuitive Einschätzung der Gehfähigkeit in fünf Stufen durchführen können. Das Ergebnis ist entscheidend, wenn es zum Beispiel darum geht, Patienten ihrem Fähigkeitsniveau nach in Subgruppen für die Gangtherapie einzuteilen (s. THERAPY 2, 2017 S. 16).
Für die Messung der Gehstrecke und Ausdauerfähigkeit eignet sich der 6-Minuten-Gehtest (6-MWT). Über einen Zeitraum von sechs Minuten geht der Patient möglichst schnell auf einer ebenen Strecke. Am besten geeignet ist ein Rundkurs, der abrupte Richtungs- und Tempowechsel verhindert. Die zurückgelegte Distanz wird mit einem mitgeführten Distanzmessrad oder anhand der abgesteckten Strecke vom Therapeuten gemessen.
Die Gehgeschwindigkeit bei selbstgewähltem Tempo oder ggf. bei hoher Geschwindigkeit kann mittels 10-Meter-Gehtest (10-MWT) erhoben werden. Der Test ist ebenfalls denkbar einfach. Auf ebenem Boden werden vier Stellen markiert. Die erste Markierung ist der Startpunkt (0 m). Die zweite Markierung erfolgt bei 2 m. Diese dient ausschließlich der Messperson als Zeitmessungsstartpunkt. Die dritte Markierung erfolgt bei 8 m: Hier endet die Zeitmessung. Die vierte Markierung dient als Endpunkt für die Testperson (10 m). Es wird also eine Strecke von 10 m markiert, jedoch lediglich die Zeit auf einer Strecke von 6 m gemessen. Die Zeitmessung erfolgt mit einer Stoppuhr, die Gehgeschwindigkeit wird in Sekunden und Zehntelsekunden gemessen und dann auf Meter/sec umgerechnet.
Für die Balance ist nach wie vor die Berg-Balance-Scale (BBS) der Goldstandard, wobei auch der BEST und weitere spezifische Assessments zur Erfassung des individuellen Sturzrisikos nicht völlig außer Acht gelassen werden sollten. Die Entscheidung für oder gegen ein Messinstrument kann evaluationsspezifisch variieren.
Künftige Studien zur Gangrehabilitation sollten die Dosis-Wirkungs-Beziehung (Anzahl der Wiederholungen) sowie die Therapieintensität in den Fokus rücken. Systematische Übersichtsarbeiten sollten laut Mehrholz und Kollegen individuelle Patientendaten einbeziehen, um die Effekte des Gehtrainings noch genauer beschreiben zu können.
Des Weiteren gibt es, wie bereits erwähnt, bis heute keine kontrollierten Studien, die die unterschiedlichen gerätespezifischen Ansätze direkt miteinander vergleichen. Auch dieser Aspekt sollte Gegenstand zukünftiger Forschung sein, um bisherige Erkenntnisse abzusichern, welche Systeme wann den größten Nutzen für die Gangrehabilitation stiften.
Zur Beantwortung aller Forschungsfragen werden tendenziell multizentrische Studien mit ausreichend großen Fallzahlen erforderlich sein. Dies sollte als Herausforderung und nicht als unüberwindbare Hürde angesehen werden und in der Vorplanung gut überlegt und entsprechend berechnet werden.

- Berg K, Wood-Dauphinee S, Williams JI, Gayton D (1989). Measuring balance in the elderly: preliminary development of an instrument. Physiotherapy Canada 41: 304-311.
- Bohannon RW (1997). Comfortable and maximum walking speed of adults aged 20-79 years: reference values and determinants. Age Ageing;26(1): 15-9.
- Bohannon RW et al. (1996). Walking speed: reference values and correlates for older adults. J Orthop Sports Phys Ther 1996;24(2):86-90.
- Cumming TB, Thrift AG, Collier JM, et al. (2011) Very early mobilization after stroke fast-tracks return to walking: further results from the phase II AVERT randomized controlled trial. Stroke 42: 153-8.
- French B, Thomas LH, Coupe J et al. (2016). Repetitive task training for improving functional ability after stroke. Cochrane Database Syst Rev 11: CD006073.
- Hesse S, Werner C (2010). Elektromechanisch gestützte Gangrehabilitation nach Schlaganfall. neuroreha 1: 10-14.
- Hummelsheim H, Mauritz KH (1993). The neurophysiological basis of exercise physical therapy in patients with central hemiparesis. Fortschr Neurol Psychiatr 61: 208-216.
- Knecht S, Hesse S, Oster P (2011). Rehabilitation after stroke. Dtsch Arztebl Int 108(36): 600-6.
- Mehrholz J, Pohl M (2012). Electromechanical-assisted gait training after stroke. A systematic review comparing endeffector and exoskeleton devices. J Rehabil Med 44: 193-9.
- Mehrholz J, Pohl M, Kugler J, et al. (2018). The improvement of walking ability following stroke – a systematic review and network meta-analysis of randomized controlled trials. Dtsch Arztebl Int 115(39): 639-45.
- Mehrholz J, Thomas S, Elsner B (2017). Treadmill training and body weight support for walking after stroke. Cochrane Database Syst Rev: CD002840.
- Mehrholz J, Thomas S, Pohl M et al. (2017). Electromechanical-assisted training for walking after stroke. Cochrane Database Syst Rev: CD006185.
- ReMoS Workgroup (2015). S2e-Guideline, Rehabilitation of Mobility after Stroke. Neurol Rehabil 21: 355-494.
- Wolf et al. (1997). Establishing the reliability and validity of measurements of walking time using the Emory Functional Ambulation Profile. Phys Ther;79(12):1122-33.
Verwandte Inhalte
Meet our specialists.
Are you interested in our solutions? Schedule a meeting with a Consultant to talk through your strategy and understand how TEHRA-Trainer can help you to advance rehabilitation.